
Синдром полікістозних яєчників (СПКЯ) і зниження ваги
СПКЯ - поширене гормональний розлад серед жінок репродуктивного віку, часто приводить до стійкого безпліддя.
Ключові зміни в гормональному статусі
- порушення секреції гормонів, які контролюють роботу яєчників - фолікулостимулюючого (ФСГ) і лютеїнізуючого (ЛГ). Це наслідок, а не причина відбуваються в яєчниках змін.
- гіперандрогенія - підвищення рівня андрогенів. Можуть бути тільки клінічні ознаки (гіперандрогенізма) без лабораторних змін.
- гиперинсулинемия, інсулінорезистентність - порушення вуглеводного обміну, аж до розвитку цукрового діабету
- вісцеральні ожиріння (зустрічається СПКЯ і без надмірної маси тіла)
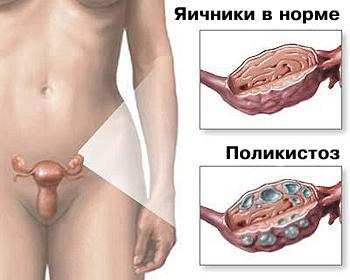
Класичний варіант синдрому полікістозних яєчників (СПКЯ)
- олиго / ановуляція - відсутність або рідкісні місячні, неможливість завагітніти
- гіперандрогенія - підвищена жирність шкіри і волосся, акне, випадання волосся на голові, зайве волосся в місцях, характерних для чоловіків
- УЗД ознаки кістоз яєчників
Можливі різні варіанти сполучень, які повинні бути відображені в діагнозі.
Згідно Роттердамський діагностичних критеріїв для постановки діагнозу необхідні два з вище перерахованих станів.
Жирова тканина - ендокринний орган!
Порушена функція адипоцитів (жирових клітин) - важлива ланка в розвитку СПКЯ навіть за відсутності ожиріння
- перетворює естрогени в високоактивні форми
андрогени в естрогени
накопичує стероїдні гормони
збільшує рівень вільно циркулюють андрогенів
впливає на секрецію інсуліну
Сучасний погляд на проблему виникнення СПКЯ - дисфункція жирової тканини. І саме на ній «зав'язані» механізми розвитку синдрому. По суті, зниження ваги і нормалізація обмінних порушень багато в чому є рішенням проблем, описаних вище. Зниження ваги на 5% часто призводить до зменшення обсягу яєчників, нормалізації менструального циклу і настанню вагітності.
Практично у всіх жінок з полікістозом яєчників є інсулінорезистентність, тобто, знижена чутливість організму до інсуліну - гормону підшлункової залози, який регулює рівень цукру в крові.
Коли надійшла в кров після прийому їжі глюкоза не використовується для енергетичних потреб, інсулін запасає її в печінці і м'язах у вигляді більш складної сполуки - глікогену. Його кількість обмежена, і надлишки глюкози конвертуються інсуліном в жирову тканину. Її надлишок, відповідно викликає ожиріння. Жирова тканина не дає в повній мірі проявити своє біологічне дію інсуліну - виникає інсулінорезистентність. У відповідь потрібна більша кількість інсуліну. Відповідно, більша кількість жирової тканини утворюється. Так замикається коло.
Крім того, підвищена кількість інсуліну стимулює яєчники до надлишкової виробленні чоловічих статевих гормонів - андрогенів, які також порушують структуру і функцію яєчників.
Високий рівень інсуліну також викликає зміни в обміні холестерину, приводячи до гіперліпідемії.
Все перераховане вище робить СПКЯ проблемою не тільки репродуктивного віку. В майбутньому розвиваються:
- дисліпідемія - порушення обміну холестерину
- гіпертонічна хвороба
- цукровий діабет 2 типу
- рак ендометрія
- депресія
- неалкогольна жирова хвороба печінки
Таким чином, не гормональна терапія (зниження ваги, зменшення інсулінорезистентності, корекція гіперінсулінемії) важлива не тільки для зменшення симптомів, але і для профілактики і лікування наслідків метаболічних порушень, які супроводжують цей синдром.
У метаболічних порушеннях також грає роль дефіцит деяких вітамінів, мікроелементів, поліненасичених жирних кислот. Ключове значення мають вітамін Д, інозитол, фолієва кислота.
Все вище викладене має бути враховано в дієтологічних плані. Основний напрямок - зменшення інсулінорезистентності та гіперінсулінемії.
